近日,一项发表于JournaloftheAmericanCollegeofSurgeons的研究显示,肺移植患者在移植后的头几年发生结直肠腺瘤的风险增加,提示在行肺移植患者中可能需加强对结直肠癌(CRC)的监测[1]。该研究主要作者为凤凰城圣约瑟夫医院和医学中心的DavidRow博士。
实体器官移植受者的患癌风险升高,这可能与其应用了免疫抑制剂药物相关。而大多数针对该类患者的CRC筛查指南与一般人群的指南并不一致。肺移植受者通常需要高水平的免疫抑制,因此,可能有发展为CRC的异常风险。为推断肺移植人群中新发腺瘤的发生率,Row博士等展开研究评估了移植后监测性结肠镜检查发现的癌前病变。
研究人员回顾了2013年1月至2017年8月在其机构接受肺移植的所有患者,排徐移植后生存不到1年的患者,以及有CRC病史、既往肺移植、移植前缺乏结肠镜检查的患者。
研究期间,411例患者接受了肺移植;237例符合研究纳入标准。移植中位年龄为63.6(IQR:59.2~68.3)岁。大多数受者接受了泼尼松联合他克莫司和霉酚酸酯的免疫抑制。研究人员在92例(38.8%)移植前的患者以及118例(49.8%)患者移植后1~5年中至少发现了一个腺瘤,其中68.6%在移植1年后发现(图1,图2)。大多数腺瘤位于脾曲部近端。多发性(≥3)腺瘤在阳性结肠镜检查中占31.4%。在移植后5年内,移植前结肠镜检查阳性的患者移植后结肠镜检查阳性明显多于移植前结肠镜检查阴性的患者(63.0%%,)。没有发现新的CRC。
肺移植受体发生腺瘤的风险明显高于高于平均风险成人(全国检出率为25%~30%)。这种增加发生在移植后早期(3年内)。因此,对于肺移植受者,需加强CRC监测。
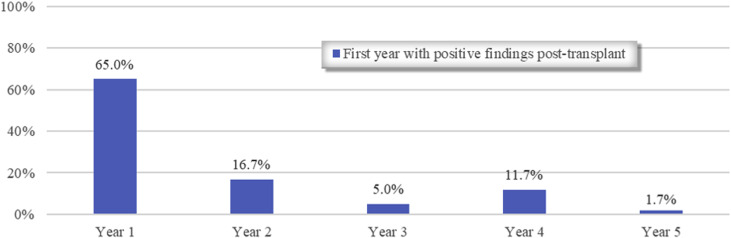
图1.60例术前结肠镜检查阴性但术后结肠镜检查阳性的患者移植后第1年阳性结果
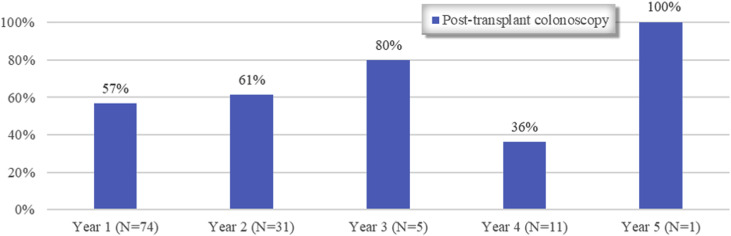
图2.移植前结肠镜检查阳性的92例患者中移植后结肠镜检查阳性的百分比
讨论
肺移植受者比一般人群更容易形成癌前结肠和直肠病变。尽管本研究中237例患者中有38.8%的患者在移植前筛查结肠镜检查中发现腺瘤,但49.8%的患者在移植后5年内出现腺瘤,其中68%是在移植后的第1年内发现的。这明显高于一般人群平均风险筛查的检出率(25%~30%)[2]。移植前结肠镜检查阴性的60例患者(41.4%)在移植后5年内检出腺瘤;然而,移植前结肠镜检查阳性的患者发生腺瘤的可能性是移植前结肠镜检查阴性患者的2.4倍。
晚期腺瘤是具有绒毛状组织学、高级别发育不良或大小≥10mm的腺瘤。在以往结肠镜检查阴性的一般人群中,5年晚期腺瘤的发生率低于1%,而通过结肠镜检查确诊的晚期腺瘤的总体患病率低于6%(根据年龄和性别,从3.4%到9.5%不等)[13,14,15]。移植后患者比一般人群更有可能出现晚期腺瘤。本研究患者移植后早期形成晚期腺瘤的比例较高,12.7%的患者发生大腺瘤,其中大部分发生在移植后1年内。1例移植前无腺瘤病史的患者在移植后1年切除了一个包含高级别异常增生的大腺瘤。
超过31%的阳性结肠镜检查发现多个(≥3)腺瘤。这与已发表的数据报告一致,当在结肠或直肠发现散发性腺瘤时,发现同步病变的可能性为31%~40%[16,17]。大部分腺瘤病灶是从右侧结肠、近端脾曲切除的。在研究期间没有发现新生CRC,无严重并发症,包括医源性穿孔或出血。
据报道,超过80%的散发性CRC是由腺瘤发展而来[13]。20世纪80年代的一项大型调查记录了结肠腺瘤向癌的转变,发现晚期腺瘤恶性变的可能性和发生率增加[18,19]。腺瘤转癌的总的年转换率为0.25%。而大息肉(≥10mm)、绒毛状腺瘤和高级别异常增生腺瘤的转换率分别为3%、17%和37%。此外,息肉大小是高度发育不良或侵犯的最强预测因子。
腺瘤到癌的发展表现为正常上皮细胞、良性息肉、恶性息肉,最后是浸润性腺癌。1980年开发的一种数学模型[20]表明,5mm的腺瘤发展到1cm大小需要2~3年,1cm腺瘤发展为癌又需要2~5年。这些估计可用于制定目前的筛查和监测指南,然而,这种进展从来没有对免疫抑制患者进行过评估。
目前的指南要求在3年内对有以下高危发现的患者进行结肠镜检查:有3~10个腺瘤、腺瘤≥10mm,绒毛状组织学或高级别异常增生。从目前的研究中收集的早期移植后数据表明,大约三分之一的肺移植受者在结肠镜检查中至少会有上述发现之一。
从历史数据看,肺移植受者的中位生存期为5.8年,未经调整的1年生存率为80%,3、5、10年生存率为别是65%、54%、32%。在本队列研究中,17.7%的患者在研究期间死亡。42例患者移植后的中位死亡时间为28.5个月(~38.3)。在一组中位生存时间小于大多数腺瘤发展为癌症所需时间的患者中,增加结肠镜检查的频率似乎并不值得患者付出成本并承担风险。然而,考虑到本研究的结果,我们不能假定肺移植受者与一般个体有相同的“停留时间”。
已经证明,这些患者发生更多息肉的速度更快,而且可以合理地推测,这些息肉也可以更快地发展为恶性肿瘤。本组中晚期腺瘤早期发展的原因实际上可能是其比在一般人群中看到的恶化更迅速。虽然在本研究过程中没有发现患者有结直肠恶性肿瘤,但在研究窗口之外的一例患者在移植后结肠镜检查中确实发现了腺癌。另一例患者在移植后1年的结肠镜检查中发现为鳞状细胞癌并转移至结肠。患者随后接受了部分结肠切除术。
无论如何,肺移植受者处于较高的结直肠息肉风险。因此,对于考虑进行肺移植的患者,应该接受一次全结肠镜检查,作为移植前评估的一部分;而且,移植后1年应接受第一次结肠镜检查,之后每2年一次。此外,在建立正式的筛查和监测建议之前,需要对移植患者进行器官特异性研究。
美国国家癌症研究所癌症流行病学和遗传学部的EricEngels博士指出,结肠镜检查的费用很高。而且对于免疫抑制和可能有其他医疗问题的患者来说,还有潜在的并发症,例如结肠镜检查过程本身可能引起感染,而接受高水平免疫抑制的肺移植受者这种感染风险会增加。对于肺移植受者,强调其高死亡率和息肉在患者一生中可能或不可能癌变固然重要,而更重要的是在这类人群中加强CRC监测和风险之间的平衡。
参考文献
(上下滑动可查看)
1.,:,onlineJanuary20,2021.DOI:.
2.:BeckDE,RobertsPL,SaclaridesTJ,SenagoreAJ,StamosMJ,NasseriY,;2011:625-641.
3.,;343:162-168.
4.,average-riskpersons[seecomment].;111:1178-1181.
5.,;329:1977-1981.

6.:diagnosis,treatment,;119:836-843.
7.PatelK.,;33:222-225.
8.;38:173-176.
9.,;93:1009-1013.
10.,;9:741-746.
